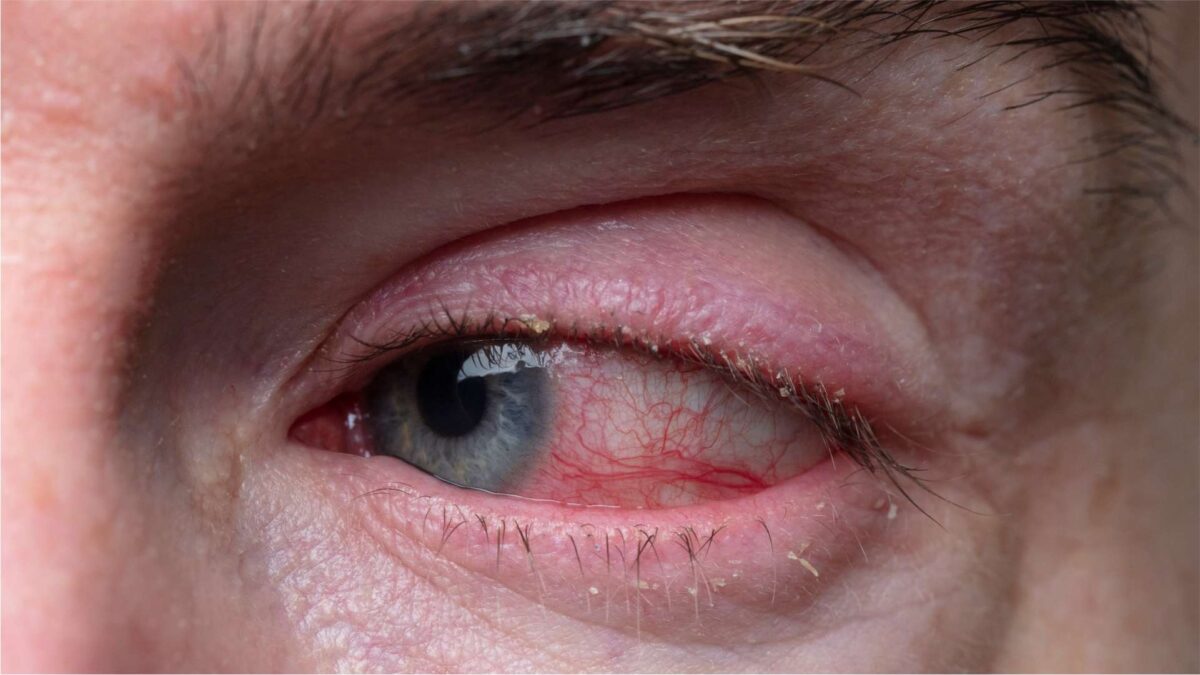
Olhos irritados e vermelhos, coceira, lacrimejamento constante e sensibilidade à luz. Parece que estamos falando de conjuntivite, mas esses podem ser os sintomas de outra condição muito comum: a blefarite.
Trata-se de uma inflamação nas pálpebras que, além das manifestações acima, também pode causar a descamação da pele palpebral, o aparecimento de depósitos nos cílios (semelhante à “caspa”), uma sensação de areia nos olhos, perda de cílios, inchaço da pálpebra e olho seco, além de ser um fator de risco para o desenvolvimento de lesões palpebrais como o calázio (“terçol”).
Mas o que é a blefarite?
É uma inflamação não contagiosa que afeta a região das pálpebras. Geralmente, acomete ambos os olhos.
Ela é classificada em dois tipos, anterior e posterior, embora usualmente a sobreposição de ambas aconteça.
Blefarite anterior
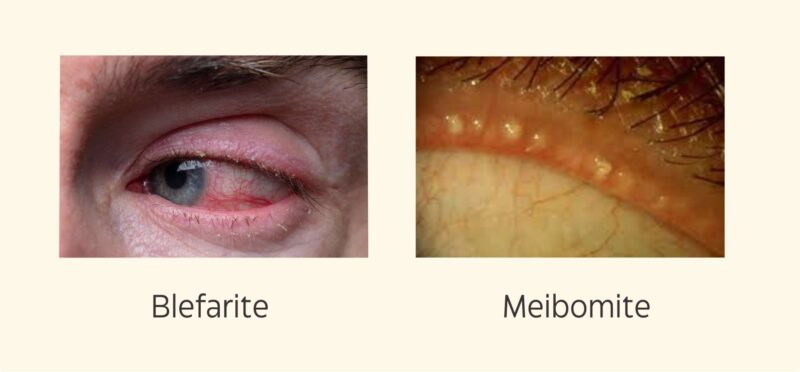
Afeta a base dos cílios e costuma ocorrer por uma reação inflamatória a bactérias que vivem naturalmente nesta região (blefarite estafilocócica) ou por um aumento da oleosidade local (blefarite seborreica)
Blefarite posterior
Ocorre pela disfunção das glândulas que há nas margens das pálpebras (glândulas de Meibomius). Esta disfunção altera a secreção natural que estas glândulas produzem.
Por estar associada a um excesso de gordura na região dos olhos, a doença pode acometer com mais frequência pessoas que naturalmente já têm a pele mais oleosa, e é comum em pacientes com diagnóstico de rosácea.
É uma condição que costuma ser crônica, daí a necessidade de tratamentos e cuidados contínuos para evitar sua recorrência.
Tratamento da blefarite
O tratamento varia conforme a causa da blefarite, mas geralmente consiste em medidas simples, como uma higienização correta da margem palpebral e uso de medicamentos.
As principais indicações são:
Limpeza das pálpebras
O primeiro passo para amenizar os sintomas é a higienização.
É preciso limpar as pálpebras uma ou duas vezes por dia, com uma solução específica para a área (ou com xampu infantil neutro diluído) embebida em água morna, removendo resíduos como cascas, crostas e escamas que podem estar na região. Depois, é feito um enxágue dos olhos.
Cuidados importantes: não deixar o produto cair dentro do olho, o que pode causar irritação e agravar o problema, e não tentar retirar os resíduos das pálpebras sem o auxílio de um produto embebido em água morna. Também não é recomendada uma lavagem vigorosa.
Compressas mornas
Fazer compressas com algodão embebido em água morna, ou mesmo com pequenas bolsas térmicas aquecidas, ajuda a amolecer as secreções gordurosas, facilitando sua remoção mecânica durante a higienização local.
O procedimento pode ser feito de duas a quatro vezes, sempre antes de fazer a limpeza da região, por um período de cinco a dez minutos. Mas certifique-se de que a água não está quente demais, o que pode piorar a descamação da pele.
Medicamentos orais e tópicos
Dependendo da gravidade do caso e dos sintomas, o médico pode prescrever o uso de remédios, como antibióticos, corticoides, pomadas ou colírios, ou ainda medicações via oral, buscando controlar a inflamação local.
Quase sempre, o uso de colírios com lágrimas artificiais é recomendado, pois a inflamação e a obstrução das glândulas palpebrais desequilibram o filme lacrimal, desencadeando um significativo ressecamento da superfície ocular.
Como vimos, a blefarite tem muitos tipos e causas, então é importante não se automedicar e seguir as recomendações do seu oftalmologista para evitar complicações.
Quais são os riscos da blefarite
No geral, a blefarite é uma condição que não tem cura em casos crônicos. Mas, com o tratamento correto, é possível amenizar os sintomas e garantir uma boa qualidade de vida. Se não for tratada, a inflamação pode evoluir, causando complicações como:
- Lesões palpebrais
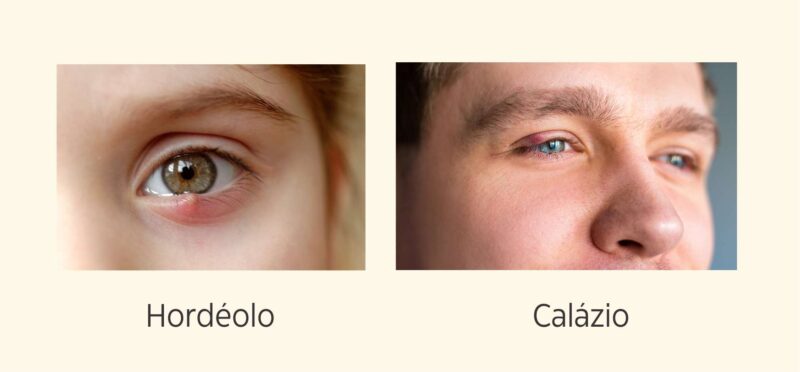
- Formação de hordéolos (“terçol”) e calázios
- Olho seco
- Blefaroconjuntivite
- Lesões de córnea
Caso esteja com algum sintoma, não hesite em contatar um oftalmologista. O Instituto de Olhos Florianópolis tem uma equipe de especialistas preparada para lhe atender.